【正见网2002年11月05日】
2002年的“新英格兰医学杂志”(347期)刊登几篇关于乳腺癌手术长期(二十年到二十五年)跟踪研究结果的文章,根除乳房切除术与小范围的部分乳房切除术具有相同的长期效果;肿块切除术与乳房切除术具有相同的长期效果,而且,肿块切除术加放射治疗与单纯的肿块切除术也有同样的长期生存率,给医学界带来了不小的震动。该杂志在编辑部评论中谈到“更多的手术未必意味更好的手术”。
对于乳腺癌,外科手术治疗分成仅将肿瘤切除的肿块切除术(LUMPECTOMY)和将整个或部分乳房切除的乳房切除术(MASTECTOMY),后者又有保留乳房(BREAST-CONSERVING,如QUADRANTECTOMY)和根除(RADICAL)乳房的两种方法。这些手术以根除完全乳房切除术范围最大,将乳房、肌肉及相关的淋巴结统统切除,过去医学界认为根除完全乳房切除术虽然对病人造成的手术创伤和心理创伤最大,但因为这种手术方式最为彻底,那么长期效果应该最好,所以也值得。最近几期“新英格兰医学杂志”刊登的分别来自美国和欧洲的几篇研究结果却得出了与此想法相反的结果。
美国匹兹堡大学FISHER博士领导的由国立癌症研究所(NCI)资助的外科辅助乳房和肠道项目(NSABP),从1971年开始了一项临床研究来解决在乳腺癌外科手术治疗方法上的争执,长达25年的研究结果发表在2002年347期的“新英格兰医学杂志”[1],发现除了在局部复发率外,根除乳房切除术与乳房切除术具有相同的长期效果(无肿瘤生存,无转移生存和总体生存率)。由VERONESI医生领导的位于意大利米兰的欧洲肿瘤研究所的一个研究小组也在该杂志上发表了类似的二十年跟踪研究结果[2]。他们发现对于较小的乳房肿瘤(2厘米及以下),除了在局部复发率外,根除乳房切除术与部分乳房切除术(QUADRANTECTOMY)具有相同的长期效果。
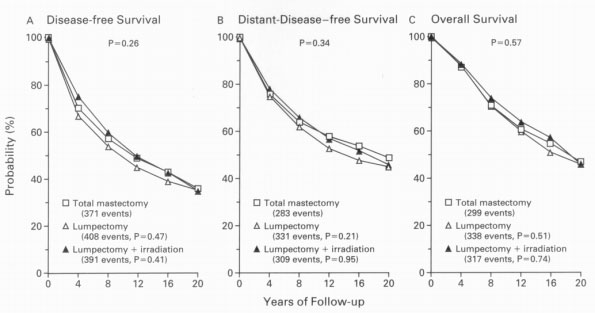
NSABP的另一项随机临床研究从1976年开始比较完全乳房切除术, 单纯肿块切除术,和肿块切除术加上放射治疗对于侵入性乳腺癌的长期效果。有超过一千八百名妇女参加,近半数参加的病人肿瘤在2厘米以上,或有阳性淋巴结。他们发现三者在长期生存率(二十年)上没有显著差别。进一步的分析发现肿块切除术加上放射治疗显著减少了由乳腺癌所导致的死亡,但由于放射治疗所导致的其它死亡的增加部分抵消了这个差别[3]。1995年发表的由早期乳癌协作组(EBCTCG)所进行的相似的研究也发现乳房切除术与保留乳房的手术加上或不加放射治疗在十年生存上没有显著差别,2000年,早期乳癌协作组也发现了手术加放射治疗能减少由乳腺癌所导致的死亡,但同样导致了其它死亡的增加,二者相抵[2]。
总而言之,手术范围最小的肿块切除术与乳房切除术具有相同的长期效果。这项研究是不是在暗示人们手术方式的差异并不是治愈疾病的根本原因,而是有某种更深刻的原因决定着疾病的治愈效果呢?
参考文献
1. Fisher B, Jeong J-H, Anderson S, Bryant J, Fisher ER, Wolmark N. Twenty-five-year follow-up of a randomized trial comparing radical mastectomy, total mastectomy, and total mastectomy followed by irradiation.N Engl J Med 2002;347:567-75.
2.Veronesi, Umberto; Cascinelli, Natale; Mariani, Luigi; Greco, Marco; Saccozzi, Roberto; Luini, Alberto; Aguilar, Marisel; Marubini, Ettore. Twenty-Year Follow-Up of a Randomized Study Comparing Breast-Conserving Surgery with Radical Mastectomy for Early Breast Cancer. N Engl J Med 2002;347:1227-32
3. Fisher, Bernard; Anderson, Stewart; Bryant, John; Margolese, Richard G.; Deutsch, Melvin; Fisher, Edwin R.; Jeong, Jong-Hyeon; Wolmark, Norman: Twenty-Year Follow-Up of a Randomized Trial Comparing Total Mastectomy, Lumpectomy, and Lumpectomy plus Irradiation for the Treatment of Invasive Breast Cancer. N Engl J Med 2002;347:1233-41


